 К патологии глазного дна относятся заболевания сетчатки и зрительного нерва. Дистрофические изменения сетчатки, отек сетчатки, разрывы сетчатки, отслойка сетчатки, кровоизлияния в сетчатку — серьезнейшая глазная патология, которая может закончиться слепотой. Серьезную угрозу представляют также поражения зрительного нерва и макулодистрофия. Эти заболевания могут развиваться при диабете, после травмы, при высокой степени близорукости, и некоторых других заболеваниях глаз и часто, требует незамедлительного лечения. Наша клиника располагает самыми совершенными средствами лазерного и терапевтического лечения патологии сетчатки, зрительного нерва, стекловидного тела.
К патологии глазного дна относятся заболевания сетчатки и зрительного нерва. Дистрофические изменения сетчатки, отек сетчатки, разрывы сетчатки, отслойка сетчатки, кровоизлияния в сетчатку — серьезнейшая глазная патология, которая может закончиться слепотой. Серьезную угрозу представляют также поражения зрительного нерва и макулодистрофия. Эти заболевания могут развиваться при диабете, после травмы, при высокой степени близорукости, и некоторых других заболеваниях глаз и часто, требует незамедлительного лечения. Наша клиника располагает самыми совершенными средствами лазерного и терапевтического лечения патологии сетчатки, зрительного нерва, стекловидного тела.
1. Отграничительная, профилактическая периферическая лазерная коагуляция сетчатки
Периферическая профилактическая Лазерная Коагуляция (ППЛК) – это процедура для укрепления периферической зоны сетчатки. Проводится амбулаторно. В ходе процедуры ППЛК излучением диодного лазера производится «приваривание» сетчатки в слабых местах и вокруг разрывов. После проведения ППЛК укрепления рекомендовано ограничение физических нагрузок, противопоказаны тепловые процедуры (сауна, горячие ванны и т.д.), прием алкогольных напитков в течение 2-3 недель. В дальнейшем – необходимы периодические осмотры периферии сетчатки 1 раз в год. Перед проведением лазерной коррекции зрения около 80% пациентов нуждаются в укреплении сетчатки ППЛК. Лазер — уникальный хирургический инструмент, который дал офтальмохирургам совершенно новые возможности. Благодаря этому операция проходит бескровно. Лазер обладает очень высокой точностью и используется для создания сращений между сетчатой и сосудистой оболочкой глаза (т.е. укрепления сетчатки). Для проведения операции на глаз пациента одевается контактная линза с противоотражающим покрытием. Она дает возможность излучению полностью проникнуть в глаз. Лазерное излучение подается через щелевую лампу, и хирург имеет возможность контролировать ход операции через стереомикроскоп, наводить и фокусировать луч лазера. Одно из главных достоинств лазерной коагуляции -отсутствие прямого проникновения инструментов внутрь глаза. Для проведения лазерной коагуляции сетчатки не требуется операционная, сдача анализов, анестезиологическая подготовка (за редким исключением у детей). Лазерное лечение, как правило, безболезненно, лишь иногда пациенты чувствуют незначительное покалывание в области виска. Перед процедурой врач обычно обсуждает с пациентом показания к проведению лазерной коагуляции сетчатки, ее объеме, правилах поведения пациента и периодичности последующего наблюдения. Перед проведением лазерной коагуляции необходимо по возможности максимально расширить зрачок, что на практике занимает от 15 до 30 минут. После закапывания анестезирующих капель пациент может ощущать прикосновение контактной линзы, через которую будет наводиться лазерный луч. В момент проведения процедуры пациент видит яркие вспышки, а по ее окончании – в течение нескольких минут – сохраняется ощущение «засветки». Через 2-3 часа после процедуры действие капель, расширяющих зрачок, прекращается, и восстанавливается прежний характер зрения. Иногда у пациентов возникает небольшое покраснение или чувство раздражения глаза, которое проходит самостоятельно через несколько часов.
2. Тотальная панретинальная лазерная коагуляция сетчатки. Задняя панретинальная лазерная коагуляция сетчатки.
Результаты исследования пациентов с сахарным диабетом явились толчком к применению периферической лазеркоагуляции сетчатки при лечении диабетической ретинопатии. В глазах с обширными хориоретинальными рубцами метаболическая активность сетчатки снижается, в результате чего вырабатывается недостаточное количество вазопролиферативного фактора. Таким образом, разрушая гипоксически измененную сетчатку, можно препятствовать развитию неоваскуляризации. В настоящее время панретинальная лазеркоагуляция является ведущей методикой в лечении пролиферативной диабетической ретинопатии. Диабетическая ретинопатия (ДР) — это высокоспецифическое поражение сосудов сетчатки, в равной степени характерное как для инсулинзависимого, так и для инсулиннезависимого диабета. Различают несколько форм диабетической ретинопатии: Непролиферативная (фоновая) ДР — первая стадия диабетической ретинопатии, которая характеризуется окклюзией и повышенной проницаемостью мелких сосудов сетчатки (микрососудистая ангиопатия). Фоновой ретинопатии свойственно многолетнее течение при полном отсутствии каких бы то ни было нарушений зрения. Препролиферативная ДР — тяжелая непролиферативная ретинопатия, которая предшествует появлению пролиферативной ретинопатии. Пролиферативная ДР развивается на фоне непролиферативной ДР, когда окклюзия капилляров приводит к возникновению обширных зон нарушения кровоснабжения (неперфузии) сетчатки. «Голодающая» сетчатка выделяет особые вазопролиферативные вещества, призванные запустить рост новообразованных сосудов (неоваскуляризации). При диабетической ретинопатии неоваскуляризация оказывает неблагоприятное действие. Диабетический макулярный отек — поражение центральных отделов сетчатки. Данное осложнение не приводит к слепоте, но может быть причиной потери способности читать или различать мелкие предметы. Макулярный отек чаще наблюдается при пролиферативной форме диабетической ретинопатии, но может отмечаться и при минимальных проявлениях непролиферативной ДР. Большинство больных диабетом при длительности заболевания свыше 10 лет имеют те или иные признаки поражения сетчатки. Тщательный контроль уровня глюкозы в крови, соблюдение необходимой диеты и ведение здорового образа жизни позволяют уменьшить риск слепоты от глазных осложнений диабета. Однако наиболее верный путь предупреждения слепоты — строгое соблюдение периодичности осмотров глазного дна офтальмологом. Лазерное лечение выполняется амбулаторно и является наиболее широко применяемым методом лечения при диабетической ретинопатии и макулярном отеке. Сущность лазерного воздействия сводится к:
- разрушению зон гипоксии сетчатки, являющейся источником выделения факторов роста новообразованных сосудов;
- увеличению прямого поступления в сетчатку кислорода из сосудистой оболочки;
- тепловой коагуляции новообразованных сосудов.
При препролиферативной или пролиферативной ДР лазерные ожоги наносятся по всей сетчатке, исключая ее центральные отделы (панретинальная лазеркоагуляция). Новообразованные сосуды подвергаются фокальному лазерному облучению. Данный хирургический метод особенно высоко эффективен при раннем начале лечения, долговременно предупреждая слепоту почти в 100% случаев. Степень компенсации диабета ощутимого влияния на результаты лечения не оказывает. В запущенных ситуациях его эффективность сильно снижается. В случае диабетического макулярного отека лазерному воздействию подвергаются центральные отделы сетчатки. Долговременность эффекта лечения в значительной степени определяется системным статусом пациента.
3. Тромбоз ветви центральной вены сетчатки
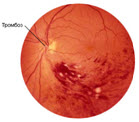 Тромбоз центральной вены сетчатки или её ветвей чреват тем, что сопровождается острой непроходимостью сосудов сетчатки. При этом острота зрения быстро ухудшается, а на глазном дне появляются множественные кровоизлияния. Тромбозы вен сетчатки, приводящие к отеку центральных отделов сетчатки, наиболее неблагоприятны для зрительных функций. Со временем из-за последствий венозной непроходимости развивается неоваскуляризация в переднем сегменте глаза, что приводит к повышению давления и развитию глаукомы. Изменения в зрении отличаются в каждом случае и зависят от места закупорки вены. Если произошла окклюзия ветви центральной вены сетчатки, пациенты часто отмечают постепенное улучшение зрения по мере рассасывания кровотечения в сетчатку. Восстановление зрения после окклюзии самой центральной вены гораздо менее вероятно, поскольку в процесс вовлечена макула. Это заболевание встречается одинаково часто и у мужчин, и у женщин, наиболее часто после 60 лет При угрозе развития пролиферативного процесса производится тотальная панретинальнаялазерная коагуляция сетчатки.
Тромбоз центральной вены сетчатки или её ветвей чреват тем, что сопровождается острой непроходимостью сосудов сетчатки. При этом острота зрения быстро ухудшается, а на глазном дне появляются множественные кровоизлияния. Тромбозы вен сетчатки, приводящие к отеку центральных отделов сетчатки, наиболее неблагоприятны для зрительных функций. Со временем из-за последствий венозной непроходимости развивается неоваскуляризация в переднем сегменте глаза, что приводит к повышению давления и развитию глаукомы. Изменения в зрении отличаются в каждом случае и зависят от места закупорки вены. Если произошла окклюзия ветви центральной вены сетчатки, пациенты часто отмечают постепенное улучшение зрения по мере рассасывания кровотечения в сетчатку. Восстановление зрения после окклюзии самой центральной вены гораздо менее вероятно, поскольку в процесс вовлечена макула. Это заболевание встречается одинаково часто и у мужчин, и у женщин, наиболее часто после 60 лет При угрозе развития пролиферативного процесса производится тотальная панретинальнаялазерная коагуляция сетчатки.
4. Центральное макулярное отверстие
Макулярное отверстие — это дефект в центральной части сетчатки, возникающий как следствие травмы глаза и некоторых его заболеваний. Но чаще всего образование отверстия в макуле происходит в результате старения. Стекловидное тело, заполняющее глаз изнутри, плотно спаяно с сетчаткой в определенных ее областях, в том числе и в области макулы. С возрастом стекловидное тело разжижается и отслаивается от сетчатки (отслойка стекловидного тела). Иногда соединение стекловидного тела с сетчаткой в области макулы сохраняется, тогда как в остальных местах их разделение произошло полностью. В таких ситуациях создается механическая тяга на макулу, которая и приводит к ее отрыву и образованию отверстия в сетчатке. Часто развитие макулярного отверстия происходит постепенно. При этом прежде всего страдает центральное зрение, поскольку макула в сетчатке как раз за него и отвечает. Иногда образуются частичные отверстия, когда только более внутренние (ближние к стекловидному телу) слои макулы отрываются. Степень снижения остроты зрения зависит от площади поражения и его глубины. При обширных полных (т.е. захватывающих все слои) отверстиях может происходить полная потеря центрального зрения. Некоторые макулярные отверстия закрываются самостоятельно и не требуют лечения. Но в большинстве случаев требуется хирургическая операция, чтобы закрыть отверстие и улучшить зрение. Макулярные отверстия лечатся хирургически. Во время операции хирург через маленькие разрезы аккуратно удаляет стекловидное тело. Это называется витрэктомией. Пузырек специального газа вводится в глаз, чтобы в течение нескольких дней до его рассасывания на макулу оказывалось легкое давление. Во многих случаях пациенту возвращается полезное зрение после того, как пузырек газа рассасывается, и глаз заживает.
